На что может быть аллергия летом?
Лето – пора яркого солнца, цветущей природы и отдыха на свежем воздухе. Однако для многих этот сезон приносит не только радость, но и неприятные симптомы: насморк, зуд в глазах, кожные высыпания и приступы чихания. Все это может быть проявлением летней аллергии, которая мешает полноценно наслаждаться теплым временем года.
Почему может возникать аллергия в жаркую погоду, как справиться с симптомами? В статье рассмотрим эффективные способы облегчить состояние, от профилактики – до лечения. Материал будет полезен тем, кто замечает у себя или у близких сезонные аллергические реакции, и хочет научиться справляться с постоянным дискомфортом.

Причины летней аллергии
Множество потенциальных аллергенов активизируются именно в жаркое время года: цветущие растения и деревья, укусы насекомых, сезонные продукты в меню. У людей с повышенной чувствительностью это может провоцировать постоянное ощущение дискомфорта – от зуда и насморка, до опасных состояний вроде анафилаксии (реакция, которая очень быстро развивается при контакте с определенным аллергеном).
Рассмотрим, почему возникает сезонная аллергия летом и ее основные симптомы.
Пыльца растений
Одним из самых распространенных аллергенов летом считается пыльца. Согласно данным CDC, около четверти взрослых (25,7%) и почти один из пяти детей (18,9%) страдают сезонной аллергией, чаще всего вызванной пыльцой растений. Информация о причинах, симптомах и эффективном лечении сезонной аллергии представлена в статье.
Климатические изменения делают периоды цветения более продолжительными. Согласно данным статистики, сейчас их длительность больше на три недели по сравнению с 1990‑ми, а концентрация пыльцы значительно выросла.
В зависимости от региона и погоды, пик приходится на период с мая по август. Особенно активно цветут злаковые (тимофеевка, овсяница, мятлик), луговые травы, амброзия и полынь. Их микроскопическая пыльца распространяется с ветром на большие расстояния и легко проникает в дыхательные пути.

Согласно календарю цветения, злаковые «опасны» для аллергиков с конца мая до середины июля, амброзия – с конца июля до сентября, полынь – в августе. Сезонное обострение симптомов часто начинается еще весной. Как подготовиться, а также способы лечения весенней аллергии описаны в статье.
Симптомы пыльцевой аллергии включают насморк, частое чихание, заложенность носа, зуд в глазах и слезотечение. В тяжелых случаях могут появляться признаки бронхиальной астмы – кашель, затрудненное дыхание, ощущение сдавленности в груди.
Аллергия на холод летом
Хотя холодовая аллергия ассоциируется в основном с зимой, она может возникать и летом. Среди причин: резкое охлаждение кожи (например, при купании в холодной воде), употребление напитков со льдом или длительное нахождение в помещении с кондиционером. Такая реакция связана не с температурой как таковой, а с особенностями иммунного ответа у конкретного человека.
Симптомы включают покраснение, зуд, волдыри или отеки на коже. Иногда появляется ощущение онемения, боль или жжение. В тяжелых случаях возможна реакция с затрудненным дыханием и резким снижением давления.
Летом можно заболеть не только аллергией, но и обычной вирусной инфекцией — симптомы часто похожи, особенно у детей, поэтому важно уметь их различать. Как отличить аллергию от простуды, читайте в статье.
Укусы насекомых
Укусы комаров, пчел, ос и шершней – частая причина аллергических реакций летом. Согласно ряду исследований, 5-7% населения чувствительны к укусам, причем 0,5-1 % могут испытывать генерализованные реакции. Эти тяжелые, системные аллергические проявления затрагивают весь организм, а не только определенный орган или область. Могут вызывать генерализованную крапивницу, затрудненное дыхание и анафилактический шок – опасное для жизни состояние, требующее немедленной медицинской помощи.

Плесень и грибки
В условиях высокой температуры и влажности активно размножаются споры плесени. Они могут присутствовать не только на улице (в почве, на растениях, в подвалах и на дачах), но и в помещениях с кондиционерами и плохой вентиляцией. Особенно часто проблема возникает в ванных комнатах, на кухне или в постоянно сырых углах дома.
Контакт со спорами плесени часто приводит к раздражению дыхательных путей, кашлю, слезотечению, а у людей с астмой может усугублять симптомы. Иногда возникают кожные высыпания или раздражение слизистых.
Также аллергию может спровоцировать домашняя пыль. Чаще всего она вызвана реакцией на микроскопических клещей, живущих в матрасах, подушках, коврах и мягкой мебели. Аллергия на пыль может проявляться круглогодично, вызывая насморк, чихание, зуд в глазах и даже приступы бронхиальной астмы. Как избавиться от неприятных симптомов, рассказано в статье.
Пищевая аллергия
Возникает, когда иммунная система ошибочно воспринимает обычный продукт как угрозу и запускает защитную реакцию. Генетический фактор играет ключевую роль в развитии аллергии: если один из родителей страдает от аллергии, вероятность ее возникновения у ребенка возрастает. Особенно высок риск, если оба родителя имеют аллергические заболевания – в этом случае у ребенка может развиться аллергия даже на фоне слабых раздражителей.
Летом в рационе появляются сезонные продукты: ягоды, фрукты, овощи, а также экзотические плоды. В норме организм спокойно «принимает» пищу, но у некоторых людей даже безвредные белки, например из молока, орехов или клубники, вызывают сильную реакцию. Она может быть связана с перекрестной аллергией, когда чувствительность к пыльце сочетается с непереносимостью определенных продуктов.
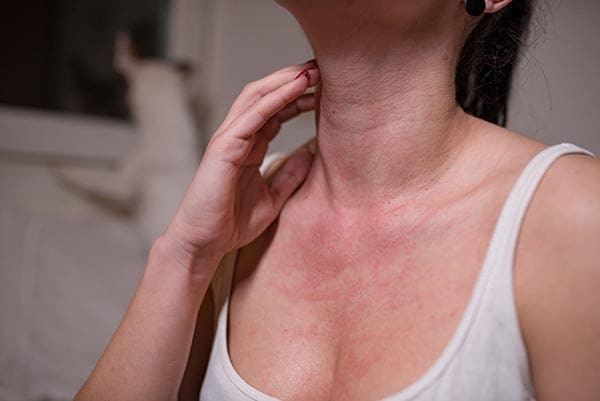
Симптомы пищевой аллергии: кожные высыпания, зуд, отек губ и языка, тошнота, боли в животе, иногда – диарея или затрудненное дыхание. При сильной реакции не исключен риск анафилаксии.
В ряде случаев схожие симптомы могут вызывать отравление загрязненными или некачественными продуктами, однако механизм этих реакций отличается от аллергии и требует отдельной диагностики. Подробная информация о симптомах пищевого отравления, способах лечения и когда обращаться к врачу в статье.
Реакция на дым
Летние посиделки у костра, приготовление шашлыков или сжигание травы на участке – все это источники дыма, который может вызвать аллергическую реакцию. Он содержит мелкие частицы, провоцирующие возникновение кашля, слезотечение, затрудненное дыхание, раздражение слизистых. Особенно чувствительны к дыму люди с астмой или хроническими заболеваниями дыхательных путей.
При длительном пребывании в задымленной среде возможны приступы удушья, особенно у детей и пожилых людей.

Аллергия на солнце
Фотодерматоз – особая форма кожной реакции на ультрафиолет. Она проявляется в виде покраснения, сыпи, зуда и шелушения кожи, которые возникают после пребывания на солнце. Чаще всего страдают открытые участки тела: лицо, плечи, руки. В тяжелых случаях могут появляться волдыри или отеки. Почему возникает аллергия на ультрафиолет? Основные причины, способы лечения и профилактики симптома можно узнать в статье.
Фотодерматоз также может возникнуть на фоне использования косметики, парфюмерии или лекарств, повышающих чувствительность к свету (например, некоторых антибиотиков, мочегонных, анальгетиков).
Летняя аллергия может быть вызвана самыми разными факторами: от пыльцы и пищи – до солнца и плесени. Понимание возможных причин и знание собственных реакций позволяет заранее принять меры и провести лето с комфортом, без лишнего стресса для здоровья.
Лечение летней аллергии
При появлении симптомов сезонной аллергической реакции важно не только устранить раздражающий фактор, но и подобрать правильную терапию. Современные схемы лечения позволяют эффективно контролировать проявления, облегчать общее состояние и предотвращать осложнения, такие как обострение астмы или развитие хронического ринита. Эффективные способы лечения хронической формы ринита подробно описаны в материале.

Препараты подбираются индивидуально – в зависимости от выраженности симптомов, возраста пациента, сопутствующих заболеваний и формы аллергии. Наиболее часто применяют антигистаминные средства, назальные препараты и глазные капли, иногда – в комбинации. Также может использоваться аллерген-специфическая иммунотерапия, если реакции устойчивые и выраженные, но она назначается строго врачом, после обследования.
Более подробно о том, какие препараты применяют для лечения аллергии, от чего зависит выбор, описано в статье.
Антигистамины
Антигистаминные препараты блокируют действие гистамина – вещества, которое выделяется в организме при аллергической реакции и вызывает зуд, отек, покраснение, насморк. Современные антигистамины второго и третьего поколения практически не вызывают сонливости и подходят для длительного применения.
Препараты этой группы эффективны при:
- аллергическом рините (насморке);
- крапивнице;
- кожном зуде;
- реакции на укусы насекомых;
- легкой пищевой аллергии.
Антигистамины назначают курсами, обычно на весь период действия аллергена. У детей применяются формы в сиропе или каплях, у взрослых – таблетки или растворимые формы. Подробно о том, как правильно лечить аллергический ринит у детей и взрослых рассказано в статье.
Назальные спреи и растворы для промывания
Их применение – это не просто вспомогательная мера, а ключевой элемент в контроле симптомов. Назальные спреи и растворы для промывания носа уменьшают отек слизистой, улучшают носовое дыхание и помогают предотвратить распространение воспаления.
Основные группы препаратов для носа:
- Солевые растворы. Первая линия защиты. Применяются ежедневно для промывания полости носа. Эффективно удаляют пыльцу, пыль, грибки и другие ингаляционные аллергены со слизистой, уменьшают ее раздражение. Безопасны для детей и беременных, не вызывают привыкания.
- Сосудосуживающие капли. Снимают отек и быстро облегчают дыхание. Но применять их нужно строго по инструкции и не дольше 5-7 дней подряд, чтобы избежать эффекта «рикошета» – медикаментозного ринита.
- Глюкокортикостероидные спреи. Применяют при стойких, выраженных симптомах аллергического ринита. Обладают сильным противовоспалительным действием, снижают отечность и чувствительность слизистой к аллергенам. Начинают действовать через 2-3 дня после начала применения, максимальный эффект м через 1-2 недели. Назначаются врачом при тяжелом течении аллергии.
- Местные антигистаминные спреи. Быстро устраняют зуд, чихание, заложенность и другие симптомы. Подходят для тех, кто не может применять гормональные препараты или нуждается в дополнительной локальной терапии.
Важно! Сосудосуживающие капли не лечат аллергию, а только временно устраняют симптом. Их нельзя использовать более 5-7 дней подряд, чтобы не развилась медикаментозная зависимость.
Капли для глаз
При аллергическом конъюнктивите часто назначаются глазные капли. Они уменьшают зуд, покраснение, слезотечение и чувство «песка в глазах». Наиболее эффективны средства, содержащие антигистамины (кетотифен) или стабилизаторы тучных клеток (лекролин).
Препараты для лечения аллергического отека глаз применяют 1-2 раза в день в течение всего аллергического сезона или до исчезновения симптомов. В тяжелых случаях врач может назначить кортикостероидные капли коротким курсом. Также важно защищать глаза от ветра, пыли и яркого солнца – носить солнцезащитные очки и избегать трения век.
Лечение летней аллергии требует комплексного подхода. При легких симптомах помогают антигистамины и промывания, при более выраженных – местные гормональные препараты и регулярный контроль. Эффективность терапии возрастает при сочетании медикаментов с мерами профилактики: ограничением контакта с аллергенами, соблюдением гигиены и коррекцией образа жизни.
В каком случае нужно обратиться к врачу
Многие проявления летней аллергии можно контролировать самостоятельно: облегчить симптомы с помощью безрецептурных препаратов, промываний и профилактики. Однако в ряде случаев аллергическая реакция может оказаться серьезной угрозой для здоровья, особенно если развивается быстро, затрагивает дыхание или сопровождается сильно выраженными симптомами.
Опасность в том, что у человека, который раньше не сталкивался с аллергий, может возникнуть неожиданная реакция на новый аллерген. Важно уметь отличить легкую форму от состояния, требующего неотложного вмешательства врача. Помощь специалиста также необходима при нестандартном, затяжном или неэффективно контролируемом течении аллергии.
Основные признаки, при появлении которых нужно обратиться за медицинской помощью:
- Одышка, затруднение вдоха или выдоха, ощущение стеснения в груди. Эти симптомы могут быть признаками бронхоспазма, обострения бронхиальной астмы или ларингоспазма. Особенно опасно, если они появляются внезапно или нарастают в течение короткого времени. Состояние требует немедленной диагностики и введения бронхолитиков или кортикостероидов.
- Отек лица, губ, языка или гортани. Это один из наиболее опасных вариантов ангионевротического отека. Симптомы могут развиваться молниеносно и привести к полному перекрытию дыхательных путей. Если у человека начинается охриплость голоса, затрудненное глотание или дыхание – это повод немедленно вызывать скорую.
- Обширная крапивница и генерализованный зуд. Широкое распространение волдырей по телу, сопровождающееся лихорадкой, дрожью или ознобом, свидетельствует о системной аллергии. Особенно опасно сочетание с нарушением дыхания или отеками – это может быть началом анафилактической реакции.
- Резкое снижение давления, тахикардия или аритмия, головокружение, обморок. Такие проявления характерны для анафилаксии – самой тяжелой формы аллергии. Пациент может потерять сознание за считаные минуты, а промедление в оказании помощи увеличивает риск необратимых последствий.
- Реакция, возникшая через несколько минут после контакта с предполагаемым аллергеном. Если симптомы (зуд, отек, высыпания, спазм бронхов) развиваются сразу после укуса насекомого, приема пищи или контакта с кожей, это повод не только для медицинской помощи, но и для обследования у аллерголога. Такие случаи склонны к рецидивам и требуют индивидуального плана терапии.
- Симптомы, не поддающиеся лечению в течение 5-7 дней. Даже при отсутствии угрожающих признаков, если проявления аллергии сохраняются, ухудшаются или возвращаются волнообразно, это говорит о неправильной терапии или неверно установленной причине. Затяжное течение болезни повышает риск осложнений со стороны дыхательной системы, кожи, ЖКТ.
- Отсутствие эффекта от противоаллергических препаратов. Если не помогают антигистамины, местные спреи, капли или промывания, это указывает на необходимость пересмотра диагноза, исключения других заболеваний и подбора альтернативной схемы лечения — часто с участием врача-аллерголога или иммунолога.
- Сочетание аллергии с другими хроническими болезнями. При наличии астмы, хронического синусита, экземы, аутоиммунных нарушений аллергическая реакция может протекать тяжелее и атипично. В таких случаях даже незначительные симптомы требуют наблюдения специалиста для координации терапии и профилактики обострений.

Аллергия летом у детей может протекать особенно остро из-за незрелости иммунной системы и высокой чувствительности к сезонным аллергенам, таким как пыльца, укусы насекомых и свежие фрукты. Это опасно риском стремительных реакций у ребенка – от сильной крапивницы до отека гортани и анафилаксии. Обратиться к врачу необходимо при появлении затрудненного дыхания, отеков, сыпи, не проходящей несколько дней, или ухудшении общего самочувствия.
Обращение к врачу – это не только способ облегчить острое состояние, но и возможность пройти обследование, чтобы определить аллерген, провести тесты, подобрать индивидуальную схему терапии или иммунотерапии. Особенно важно не откладывать визит, если аллергия проявляется впервые – ранняя диагностика помогает избежать осложнений и снизить риск тяжелых повторных реакций.
Как пережить лето с аллергией: полезные советы
Лето – не повод отказываться от прогулок, путешествий или сезонных хобби. Даже при наличии аллергии можно вести активный образ жизни, если следовать рекомендациям и заранее принимать профилактические меры.
Ниже – практичные советы, которые помогут снизить риск обострений, контролировать симптомы и повысить качество жизни в жаркое время года. Эти рекомендации подойдут как тем, кто страдает от сезонного ринита, так и от других форм аллергии.
Что нужно делать:
- Отслеживайте уровень пыльцы. Используйте специальные сайты и приложения (например, pollen.com, Weather Channel Allergy Tracker), чтобы знать, когда концентрация аллергенов в воздухе особенно высокая. В такие дни старайтесь избегать утренних прогулок, проветривания, физических нагрузок.
- Учитывайте географию. Планируя отдых, выбирайте регионы с низкой пыльцовой активностью или морское побережье – в таких местах концентрация аллергенов минимальна.
- Заранее выясните аллерген. Пройдите кожные пробы или сдайте кровь на специфические IgE. Это поможет точно определить раздражитель и выработать стратегию поведения.
- Начинайте прием антигистаминов заблаговременно. При пыльцевой аллергии – минимум за 7-10 дней до начала цветения. Это снижает реактивность организма.
- Планируйте прогулки после дождя. Влажный воздух осаждает пыльцу, пыль и снижает их распространение. После дождя – оптимальное время для выхода на улицу, особенно для детей и аллергиков.
- Меняйте одежду и принимайте душ после улицы. Пыльца оседает на коже, волосах, одежде. Душ и смена одежды после возвращения домой снижают контакт с аллергенами.
- Сушите вещи только в помещении. Одежда и постельное белье, высушенные на открытом воздухе, впитывают пыльцу. Лучше использовать сушильную машину или балкон, защищенный от ветра.
- Промывайте нос солевыми растворами. Это помогает удалять аллергенные частицы со слизистой, облегчает дыхание и снижает воспаление. Процедура особенно эффективна после прогулок или перед сном.
- Используйте кондиционер с фильтром HEPA. Он очищает воздух от пыльцы, спор плесени и пыли. Также важно регулярно менять фильтры и очищать систему.
- Снижайте влажность в помещениях. Плесень и пылевые клещи активнее размножаются при влажности выше 60%. Используйте осушители воздуха, особенно в ванных комнатах и на кухне.
- Носите солнцезащитные очки и маску. Очки защищают глаза от попадания пыльцы, а маска помогает фильтровать воздух – особенно если вы работаете в саду или выезжаете за город.
- Избегайте провокаторов. Дым от костра, жареное мясо на гриле, духи и аэрозоли могут усиливать симптомы аллергии. Лучше выбирать гипоаллергенные средства и избегать задымленных мест.
- Ведите дневник симптомов. Записывайте, когда и где проявились реакции, что вы ели, с чем контактировали. Это поможет определять триггеры, обсудить с врачом план профилактики или возможную аллерген-специфическую терапию.
Соблюдение простых, но регулярных мер профилактики позволяет значительно снизить выраженность симптомов летней аллергии. Осознанный подход, от контроля за окружающей средой до личной гигиены, помогает избежать обострений и делает повседневную жизнь более комфортной. Чем раньше включить профилактические действия в привычный распорядок, тем легче организм переносит сезонные нагрузки.
Летняя аллергия – это управляемое состояние. При грамотной тактике поведения, внимании к первым симптомам и профилактике, можно вести привычный образ жизни без отказа от отдыха и активности. Не стоит недооценивать даже легкое обострение аллергии летом. Своевременное наблюдение у специалиста, индивидуально подобранная терапия и простые бытовые меры в итоге дают стабильный результат.